Enfermedades de la vista
Queratocono
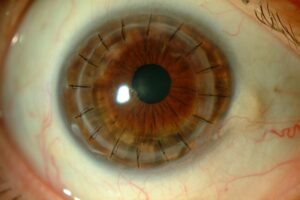
¿Qué es el queratocono?
El queratocono es una enfermedad ocular degenerativa que afecta la estructura de la córnea. Esta parte del ojo, que es el tejido transparente frontal, empieza a adelgazarse de manera progresiva con el tiempo.
Debido a esta alteración ocular, la córnea pierde su forma redondeada natural y adquiere una apariencia de cono. Este cambio estructural impide que la luz entre correctamente al ojo, lo que genera una distorsión visual significativa para quien la padece.
¿Qué tipos de queratocono existen?
Existen diversos grados de esta afección del ojo, que suelen clasificarse según la curvatura y el grosor del tejido corneal. En sus etapas iniciales, el paciente puede experimentar cambios leves que a menudo se confunden con otros problemas refractivos comunes.
A medida que evoluciona, el queratocono puede presentarse de forma leve, moderada o severa. En los casos más avanzados, la deformación es tan pronunciada que requiere intervenciones quirúrgicas especializadas para restaurar la funcionalidad del ojo y la claridad visual.
¿Cuáles son los riesgos principales del queratocono?
Uno de los riesgos principales es el deterioro progresivo de la agudeza visual, lo que limita actividades cotidianas como conducir o leer. Además, si no se trata a tiempo, el adelgazamiento extremo puede provocar cicatrices en la córnea.
Mucha gente se pregunta: ¿el queratocono causa ceguera? Aunque es una patología que compromete seriamente la visión, rara vez conduce a una ceguera total, siempre que se realice un seguimiento oftalmológico adecuado y se apliquen los tratamientos pertinentes.
¿Por qué aparece el queratocono?
La aparición de esta patología suele estar vinculada a una combinación de factores genéticos y ambientales. Es común que comience a manifestarse durante la pubertad o en la juventud temprana, progresando lentamente hasta los 30 o 40 años.
También se ha observado que el frotamiento excesivo y constante de los ojos puede debilitar las fibras de colágeno de la córnea. Este hábito suele estar relacionado con alergias oculares y contribuye significativamente a la deformación del tejido.
Síntomas del queratocono
Causas del queratocono y factores de riesgo
Diagnóstico del queratocono
Tratamiento del queratocono
Es común que, con queratocono, experimentes intolerancia a las lentes de contacto y cambios frecuentes de graduación, fundamentalmente del astigmatismo, por la irregularidad que se genera en la superficie de la córnea. De hecho, la aparición o aumento brusco del astigmatismo –un tipo de defecto refractivo que, por lo general, se mantiene estable y no evoluciona– es una de las principales señales de sospecha del queratocono.
Esta enfermedad ocasiona principalmente falta de nitidez y visión borrosa, distorsionada o incluso doble, además de producir destellos, deslumbramientos y excesiva sensibilidad a la luz en algunos casos. La sintomatología puede ser desde muy sutil, hasta suponer un impacto importante en la calidad de vida. Prevenir y tomar medidas a tiempo evita llegar a casos avanzados, aunque, afortunadamente, las técnicas modernas de cirugía del queratocono permiten incluso recuperar la visión perdida con altas probabilidades de éxito.
Preguntas Frecuentes
Aunque es una enfermedad ocular degenerativa que puede comprometer seriamente la visión, no suele conducir a una ceguera total. Con un diagnóstico a tiempo, existen tratamientos para evitar que la córnea se deteriore hasta niveles críticos.
Actualmente, esta afección del ojo no tiene una “cura” definitiva que devuelva la córnea a su estado original, pero sí se puede detener. Técnicas como el cross-linking son eficaces para estabilizar el tejido y frenar la evolución de la patología.
Se considera una alteración ocular seria debido a su carácter progresivo, ya que genera astigmatismo irregular y visión borrosa. Sin embargo, la gravedad depende del grado de evolución y de la rapidez con la que se inicie el tratamiento.
Esta condición no suele estar vinculada directamente al queratocono, pero es más frecuente entre los 40 y 70 años. No obstante, en personas con alta miopía o antecedentes familiares, el riesgo puede aparecer en edades más tempranas.